
Die Schulterarthrose – medizinisch Omarthrose genannt – ist eine degenerative Gelenkerkrankung, bei der es zu einem fortschreitenden Verschleiß des Gelenkknorpels im Schultergelenk kommt. Betroffen sind vor allem Menschen ab dem mittleren Lebensalter, aber auch jüngere Patienten können durch Unfälle, Fehlstellungen oder entzündliche Erkrankungen betroffen sein. Erste Anzeichen wie Schmerzen bei Belastung, ein Nachlassen der Beweglichkeit oder ein Gefühl von Steifigkeit in der Schulter werden oft lange ignoriert, bevor die Beschwerden zunehmen und schließlich auch in Ruhe auftreten.
Die Diagnose erfolgt durch eine Kombination aus klinischer Untersuchung und bildgebenden Verfahren wie Röntgen oder MRT. Die Behandlung richtet sich nach dem Fortschritt der Erkrankung und reicht von konservativen Maßnahmen wie Schmerztherapie und Physiotherapie bis hin zum Einsatz moderner, minimalinvasiver Prothesenoperationen, wenn ein Gelenkersatz notwendig wird. Eine frühzeitige Therapie kann den Verlauf verlangsamen und die Lebensqualität deutlich verbessern.
Die Schulterarthrose – medizinisch Omarthrose genannt – beschreibt einen fortschreitenden Verschleiß des Knorpels im Schulterhauptgelenk (Glenohumeralgelenk). Dieses Gelenk verbindet den Oberarmkopf mit der Schulterpfanne und ist eines der beweglichsten, aber zugleich anfälligsten Gelenke im menschlichen Körper.
Durch den Knorpelabrieb reiben die Gelenkflächen zunehmend direkt aufeinander. Das führt zu Schmerzen, Bewegungseinschränkungen und langfristig zu einer erheblichen Beeinträchtigung im Alltag. Die Erkrankung tritt meist schleichend auf und betrifft häufig Menschen ab dem mittleren bis höheren Lebensalter.
Das Schultergelenk ist ein komplexes Zusammenspiel aus Knochen, Knorpel, Muskulatur, Sehnen und Schleimbeuteln. Die hohe Beweglichkeit – z. B. beim Heben der Arme oder beim Griff nach hinten – macht es besonders anfällig für Verschleißprozesse.
Wichtige Strukturen im Überblick:
Während es sich bei der Arthrose um eine degenerative Verschleißerkrankung handelt, liegt einer Arthritis meist eine entzündliche Ursache zugrunde – etwa bei rheumatoider Arthritis oder Infektionen. In der Praxis treten jedoch auch Mischformen auf.
Die Ursachen für eine Schulterarthrose sind vielfältig – doch sie haben eines gemeinsam: Sie führen zu einer dauerhaften Abnutzung des Gelenkknorpels im Schultergelenk. Mediziner sprechen dabei von einem chronischen Gelenkverschleiß, der oft schleichend beginnt und im Laufe der Zeit zu Schmerzen, Bewegungseinschränkungen und Funktionsverlust führt.
Mit zunehmendem Alter nimmt die Qualität und Elastizität des Gelenkknorpels ab. Besonders betroffen ist dabei das Schulterhauptgelenk, auch Glenohumeralgelenk genannt, das eine enorme Beweglichkeit ermöglicht – allerdings zulasten der Stabilität. Der Knorpel wird dünner, verliert seine stoßdämpfende Funktion, und das Gelenk reagiert empfindlicher auf Belastung.
Nicht nur das Alter kann zur Schulterarthrose führen. Auch äußere Einflüsse und Begleiterkrankungen erhöhen das Risiko:
Ein interessanter Aspekt aus der orthopädischen Praxis: Patienten mit bestehenden Beschwerden in Hüfte oder Knie verändern oft unbewusst ihre Körperhaltung oder Bewegung. Dadurch entsteht eine Fehlbelastung der Schulter, die langfristig zu einer sekundären Omarthrose führen kann – eine Folge der Kompensation durch andere Gelenke.
Je früher eine Schulterarthrose erkannt wird, desto gezielter und schonender kann behandelt werden. Doch nicht selten suchen Betroffene erst dann ärztliche Hilfe, wenn das Abspreizen des Arms schmerzt oder sich Ruheschmerzen nachts bemerkbar machen. In dieser Phase ist der Knorpelverschleiß oft schon fortgeschritten.
Die Diagnose beginnt mit einem ausführlichen Gespräch. Der Facharzt erfragt, wann die Schmerzen auftreten, wie stark sie sind, ob Bewegungseinschränkungen bestehen und ob es in der Vorgeschichte zu Unfällen, Operationen oder rheumatischen Erkrankungen gekommen ist. Darauf folgt die körperliche Untersuchung: Sie gibt erste Hinweise auf funktionelle Defizite und typische Bewegungsmuster bei Arthrose. Auch sichtbare muskuläre Dysbalancen und Schmerzen bei bestimmten Bewegungsrichtungen – wie Innen- oder Außenrotation – können die Diagnose stützen.
Ein besonderes Augenmerk liegt dabei auf der Stellung des Oberarmkopfes, dem Abstand zum Schulterdach sowie der passiven und aktiven Beweglichkeit im Vergleich zur gesunden Gegenseite.
Zur Sicherung der Diagnose und Bestimmung des Schweregrads sind bildgebende Verfahren unverzichtbar. Sie zeigen, ob bereits ein Verlust des Gelenkspalts, Knochenanbauten (Osteophyten) oder eine Abnutzung der Knorpeloberflächen besteht – alles charakteristische Zeichen einer Schulterarthrose.
| Verfahren | Aussagekraft | Typische Befunde |
|---|---|---|
| Röntgen | Hoch bei fortgeschrittener Arthrose | Gelenkspaltverschmälerung, Osteophyten, Sklerose |
| MRT | Mittel bis hoch bei Frühdiagnose | Knorpelschäden, Schleimbeutelentzündung, Sehnenrisse |
| CT | Hoch bei knöchernen Fehlstellungen | Gelenkpfannendefekte, Ausmaß von Osteophyten |
| Ultraschall | Ergänzend bei Weichteilproblemen | Sehnen, Schleimbeutel, Ergüsse |
Gerade im Anfangsstadium ähneln die Beschwerden oft anderen Schultererkrankungen. Zu den häufigen Differenzialdiagnosen zählen das Impingement-Syndrom, die Kalkschulter, eine entzündete Bursa (Schleimbeutelentzündung) oder ein Sehnenriss der Rotatorenmanschette. Auch eine Schultersteife (Frozen Shoulder) kann ähnliche Symptome zeigen, folgt jedoch einem anderen Verlauf.
Nur durch die Kombination aus fachärztlicher Einschätzung und gezielter Bildgebung lässt sich die Schultergelenksarthrose eindeutig diagnostizieren.
Nicht jede Schulterarthrose erfordert sofort eine Operation. Besonders im Frühstadium kann eine gezielte konservative Therapie Schmerzen lindern, die Beweglichkeit erhalten und den Verlauf verlangsamen. Ziel ist es, den Gelenkverschleiß zu bremsen, ohne das Schultergelenk zusätzlich zu belasten.
Im Vordergrund steht zunächst die Schmerzlinderung – denn nur wer schmerzarm ist, kann das Gelenk auch wieder besser bewegen. Zum Einsatz kommen häufig entzündungshemmende Medikamente wie NSAR (nichtsteroidale Antirheumatika), die sowohl Schmerzen als auch begleitende Reizzustände im Gelenk dämpfen. In akuten Phasen kann auch eine gezielte Injektion mit Kortison oder Hyaluronsäure helfen, den Reiz im Schultergelenk zu beruhigen.
Ein zentraler Bestandteil jeder konservativen Therapie ist die Physiotherapie. Dabei wird gezielt an der Verbesserung von Beweglichkeit, Stabilität und Koordination gearbeitet – ohne das Gelenk zu überlasten. Unterstützend helfen Wärme- oder Kälteanwendungen, Elektrotherapie oder manuelle Verfahren. Wichtig ist jedoch: Jede Maßnahme muss individuell angepasst werden – an den Zustand des Knorpels, die Belastung im Alltag und die persönlichen Bewegungsziele des Patienten.
So hilfreich die konservative Behandlung sein kann – sie hat ihre Grenzen. Wenn sich der Knorpelverlust weiter verschärft, das Gelenk dauerhaft entzündet bleibt oder der Patient trotz aller Maßnahmen unter Ruheschmerzen leidet, sollte die Möglichkeit eines gelenkerhaltenden Eingriffs oder eines Prothesenersatzes geprüft werden.
.png)

Die Diagnose „Schulterarthrose“ bedeutet nicht automatisch Einschränkung im Alltag – vorausgesetzt, Betroffene wissen, wie sie ihre Schulter gezielt entlasten und dennoch in Bewegung halten. Denn genau dieser Ausgleich ist entscheidend: Schonung allein schadet dem Gelenk langfristig mehr, als sie nützt.
Viele Belastungen entstehen im Alltag unbewusst: Das Hochheben des Arms zum Haare föhnen, das Abnehmen eines Gegenstands aus dem Regal, das Tragen schwerer Taschen – all das kann bei bestehender Arthrose Schmerzen auslösen. Hier hilft es, einige Gewohnheiten gezielt umzustellen:

Bewegung bleibt ein entscheidender Faktor, um Gelenkfunktion und Muskulatur zu erhalten. Dabei gilt: regelmäßige, gezielte und schonende Übungen helfen mehr als seltene Belastungsspitzen. Spaziergänge, Schulterkreisen in warmem Wasser oder geführte physiotherapeutische Übungen fördern die Durchblutung, lösen Verspannungen und können Schmerzen reduzieren.
Schmerzen sind ein Warnsignal – aber auch ein Hinweisgeber. Patienten, die lernen, ihre individuellen Schmerzgrenzen zu erkennen, können gezielter mit Belastungen umgehen. Dies beugt Überlastung vor und verhindert, dass aus kurzfristigen Reizzuständen eine dauerhafte Entzündung entsteht.
Der langfristige Erfolg im Umgang mit der Schulterarthrose hängt daher oft weniger von medizinischen Maßnahmen ab – sondern von der Kombination aus Wissen, Bewegung und Anpassung im Alltag.
Wie sich eine Schulterarthrose entwickelt, hängt von vielen Faktoren ab – darunter Alter, Belastung, Ursache und Therapietreue. In der Regel verläuft die Erkrankung schleichend, aber kontinuierlich: Der Gelenkknorpel nutzt sich ab, die Beweglichkeit nimmt ab, und die Schmerzen verstärken sich, besonders bei alltäglichen Bewegungen.
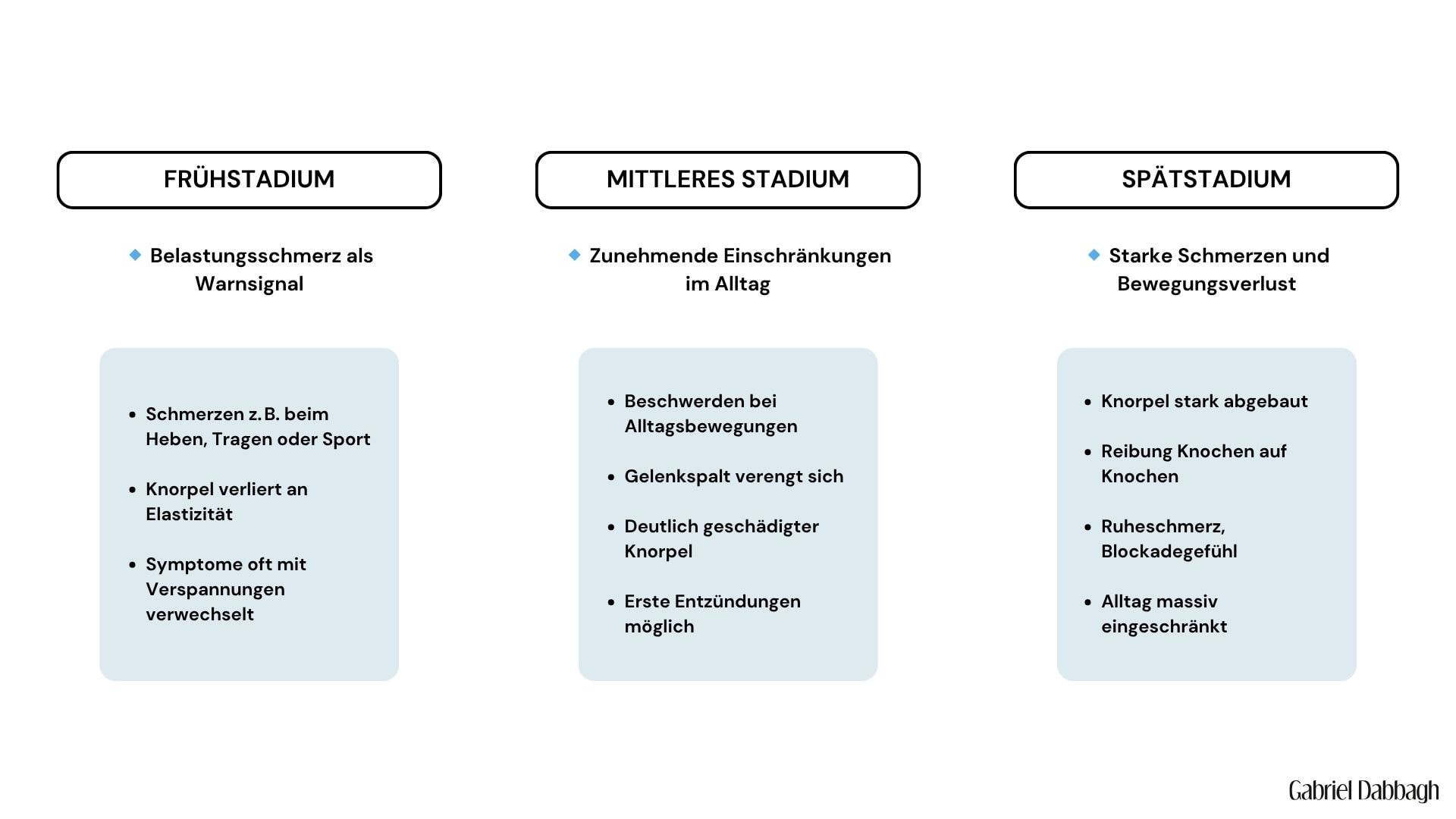
Die Arthrose des Schultergelenks verläuft meist in drei charakteristischen Stadien:
In dieser Phase macht sich die Arthrose meist durch Belastungsschmerzen bemerkbar – etwa beim Heben des Arms, beim Tragen oder beim Sport. Der Knorpel ist noch vorhanden, beginnt aber an Elastizität zu verlieren. Viele Betroffene ignorieren die Symptome oder führen sie auf Verspannungen zurück.
Die Beschwerden werden intensiver und treten nun auch bei alltäglichen Bewegungen auf – z. B. beim Haare kämmen oder beim Griff nach hinten. Der Gelenkspalt wird enger, der Knorpel ist deutlich geschädigt. Die Beweglichkeit ist eingeschränkt, und erste Entzündungsreaktionen im Gelenk können auftreten.
In der letzten Phase ist der Knorpel häufig fast vollständig abgebaut. Die Gelenkflächen reiben aufeinander, was zu dauerhaften Schmerzen, nächtlichen Ruheschmerzen und einer erheblichen Bewegungseinschränkung führt. Der Alltag ist stark beeinträchtigt, die Schulter wirkt oft „blockiert“. In vielen Fällen ist nun eine operative Versorgung nötig.
Wie schnell eine Schultergelenksarthrose voranschreitet, lässt sich nicht pauschal sagen. Entscheidend ist, ob rechtzeitig gegengesteuert wird – durch gezielte Therapien, konsequente Schonung von Überbelastungen und eine individuell abgestimmte Bewegungsroutine. Auch psychosoziale Faktoren wie Lebensstil, Beruf oder Motivation zur aktiven Mitarbeit spielen eine zentrale Rolle.
Patienten, die früh handeln und realistische Ziele verfolgen, berichten häufig, dass sie mit gezielten Maßnahmen über Jahre hinweg ein hohes Maß an Alltagstauglichkeit und Bewegungsfreiheit aufrechterhalten konnten – teilweise sogar ohne operative Eingriffe.
Ist die Arthrose im Schultergelenk weit fortgeschritten und führen selbst einfache Bewegungen zu Schmerzen, kann ein künstliches Schultergelenk helfen. Typische Beschwerden wie Ruheschmerzen, Kraftverlust oder Einschränkungen beim Anheben des Arms deuten darauf hin, dass der Gelenkverschleiß weit fortgeschritten ist. Besonders betroffen ist dabei häufig das Hauptgelenk zwischen Oberarmkopf und Pfanne – also das Zentrum der Schulterarthrose.
Eine Prothese wird in Betracht gezogen, wenn konservative Maßnahmen nicht mehr ausreichen und die Schulterfunktion im Alltag massiv beeinträchtigt ist. Häufige Hinweise sind dauerhafte Schmerzen, eine deutlich eingeschränkte Beweglichkeit und anfangssymptome, die sich über Monate oder Jahre verschlechtert haben. Auch strukturelle Schäden im Bereich des Schlüsselbeins oder der Rotatorenmanschette können eine Rolle spielen.
Je nach Ausprägung der Arthrose und Zustand der Muskulatur gibt es unterschiedliche Implantattypen.
Bei intakter Rotatorenmanschette wird eine anatomische Prothese verwendet, die das natürliche Gelenk nachbildet.
Liegt ein Defekt vor, kommt häufig eine inverse Schulterprothese zum Einsatz – sie stabilisiert das Gelenk, auch bei geschwächter Muskulatur.
Bei isoliertem Schaden am Oberarmkopf reicht in manchen Fällen eine Teilprothese.
Die Operation erfolgt in der Regel minimalinvasiv, wobei Muskelansätze geschont werden. Nach dem Eingriff beginnt die Reha mit passiven Bewegungen, später folgt der aktive Aufbau. Ziel ist es, die Schulter schrittweise wieder voll nutzbar zu machen.
Erfahrungen aus der Praxis zeigen: Wer rechtzeitig handelt, kann mit einer gut angepassten Prothese wieder alltägliche Bewegungen schmerzfrei durchführen – sei es beim Anziehen, im Haushalt oder beim Sport.
Die Wahl des richtigen Therapiewegs bei Schulterarthrose erfordert erfahrene Experten, die den individuellen Verlauf präzise einschätzen können. In der Privatpraxis Dabbagh liegt der Fokus auf konservativen Behandlungsmethoden und der physiotherapeutischen Begleitung nach operativen Eingriffen.
Ob im frühen Stadium oder nach einer Schulterprothese: Mithilfe moderner Diagnostik, gezielter Schmerztherapie und individuell abgestimmter Übungen lassen sich Beweglichkeit, Kraft und Lebensqualität nachhaltig verbessern – ohne Operation oder zur gezielten Rehabilitation nach einem Gelenkersatz.
Ob beginnende Beschwerden, fortgeschrittene Arthrose oder die Zeit nach einer Schulteroperation: In der Privatpraxis Gabriel Dabbagh begleiten wir Sie mit individuell abgestimmter Therapie. Unsere Spezialisierung auf konservative Schmerztherapie und funktionelle Rehabilitation hilft Ihnen, Beweglichkeit zurückzugewinnen, Schmerzen zu reduzieren und dauerhaft aktiv zu bleiben.
👉 Jetzt Termin vereinbaren – für mehr Stabilität, weniger Einschränkung und eine Schulter, auf die Sie sich verlassen können.
In den meisten Fällen ist sie altersbedingt – also Folge eines natürlichen Knorpelabbaus im Schultergelenk. Unfälle, Fehlbelastungen oder Entzündungen können den Verschleiß aber beschleunigen.
Ja – vorausgesetzt, die Belastung wird angepasst. Geeignet sind gelenkschonende Aktivitäten wie Schwimmen, Radfahren oder gezielte Übungen aus der Physiotherapie.
Wenn alle konservativen Maßnahmen ausgeschöpft sind und die Schmerzen dauerhaft bestehen – besonders auch in Ruhe – kann ein Gelenkersatz notwendig werden. Die Entscheidung trifft der Arzt individuell nach Bildgebung und Befund.
Unbedingt. Eine gezielte Nachbehandlung ist entscheidend, um Beweglichkeit, Kraft und Koordination nach dem Eingriff wiederherzustellen – und um ein gutes Langzeitergebnis zu sichern.
